Große Herausforderungen, gemeinsame Ziele und Wille zur Veränderung
Rund 300 Vordenker:innen aus der Gesundheit kamen von 12.-14. Mai 2022 in Schladming zusammen, um gemeinsam an sinnvollen Innovations- und Integrationsschritten für das österreichische Gesundheitssystem zu arbeiten. 63 Referent:innen gaben wertvolle Impulse. Themenschwerpunkte des hochkarätigen Forums waren Demenz und Pflege, Primärversorgung und integrierte Versorgung, onkologische Versorgungsstrukturen und digitale Gesundheitsanwendungen. Verbindende Klammer war die Systeminnovation.
Zum Auftakt des heurigen Austrian Health Forum, das am internationalen Tag der Pflege startete, zogen Christoph Hörhan, die steirische Landesrätin für Gesundheit Juliane Bogner-Strauß und Peter Lehner, Vorsitzender der Konferenz der Sozialversicherungsträger, Schlüsse aus der Pandemie. Der Stellenwert von Prävention und Gesundheitsvorsorge habe sich erhöht, man habe aber gelernt, dass nicht alles planbar sei. Auch Katharina Reich, Direktorin für die öffentliche Gesundheit, betonte in ihrem Eröffnungsstatement, dass trotz aller Unwägbarkeiten einiges auf dem richtigen Weg sei: „Unser Gesundheitssystem hat im letzten Jahr alle Aggregatzustände durchlaufen, von versteinert und starr bis zu ‚alles im Fluss‘. Wir wollten Reformen schnell auf den Weg bringen, dann sind uns Delta und Omikron in die Quere gekommen. Aber vergessen wir nicht, dass wir in manchen Bereichen sehr nahe dran sind an einer Lösung, hier müssen wir nur noch einen Schalter umlegen.“ Mit „Wir alle sind Personal!“ forderte sie zum gemeinsamen (Weiter-)Arbeiten auf.
Denn Menschen in Österreich sind interessiert an Gesundheit und Digitalisierung im Gesundheitswesen, wissen Maria Kletečka-Pulker, Direktorin des Ludwig Boltzmann Instituts Digital Health and Patient Safety (LBI DHPS) sowie Kuratoriumssprecherin des Austrian Health Forum, und Paul Unterhuber, Demox Research. Sie sind aber auch in Sorge vor möglichen Gefahren und Missbrauch der Daten. Der Schutz von sensiblen Inhalten ist für viele ein wichtiges Thema. Maria Kletečka-Pulker betonte, dass man durch die Forschung schon sehr genau wisse, wo Digitalisierung in bestimmten Bereichen des Gesundheitssystems hilfreich sei: „Jetzt ist es wichtig, das umzusetzen, was möglich ist, um einen raschen, günstigen und maßgeschneiderten Zugang zu erleichtern“.
Wirtschaftsphilosoph Anders Indset warnte davor, uns selbst in der technikgesteuerten Wissensgesellschaft und durch künstliche Intelligenz zum Homo obsoletus zu machen und forderte, Menschen nicht zu optimieren, damit sie möglichst lange leben, sondern um mit sich möglichst gut auszukommen. Dazu brauche es eine gute Fehlerkultur unter dem Motto „Irrdichglücklich“. Er erinnerte die AHF-Teilnehmer:innen an ihre Fähigkeit des „Zukünftelns“, d.h. gemeinsam Visionen von der Zukunft zu entwickeln und gestaltend zu wirken.
Ein aktuelles Stimmungsbild davon „wo´s im Gesundheitswesen aktuell weh tut und was hilft“ malten Hans Aubauer, Generaldirektor der SVS, Elisabeth Dokalik-Jonak, Memocorby und Marie-Therese Hennebach, Turnusärztin, auf. Trotz stabiler sozialer Sicherheit auch in den letzten zwei Jahren und mehr Eigenverantwortung der Versicherten brauche es weitere Innovation, z.B. innovative Ideen zur Erstdiagnose bei Demenz sowie Koordinationsstellen in jedem Krankenhaus für Ärzt:innen in Ausbildung. Das aufgrund von Misskommunikation schwindende Vertrauen von Patienten:innen in das Gesundheitssystem und die Wissenschaft könnte mithilfe eines Patient:innenbeirats und durch bessere Verknüpfung von Daten wiedererlangt werden, führte Harald Willschke, Direktor des LBI DHPS und Intensivbettenkoordinator für Wien, aus. Evelyn Groß, Vertreterin der Selbsthilfe, betonte die Wichtigkeit des Kontaktes zu Betroffenen, um das Potential der Patient:innen als Expert:innen zu nutzen. Christian Klein, Bereichsleiter Pflege bei der Caritas Wien, hob systemische Mängel hervor, die eine gute Versorgung mit Pflegeleistungen überall in Österreich derzeit erschweren.
Keynote Speaker Stefan Brunnhuber, der Ökonom, Psychiater, Mitglied des Club of Rome und Senator der Europäischen Akademie der Wissenschaften ist, sprach über „Die Gesundheit der Zukunft – Medizin und Gesundheitsversorgung von morgen“ und forderte ein umfangreiches Verständnis von Gesundheit mit seinen sozialen und ökologischen Dimensionen. Es gebe „kein gesundes Leben in einer kranken Welt“. So sei es für die Gesundheit nachweislich hilfreich, wenn es in einer Gesellschaft auch der Umwelt gut gehe, es geringe relative Einkommensdiskrepanzen gebe, man auf individueller Ebene den Lebensstil ändere und wenn zusätzlich Erkenntnisse aus Weisheitstraditionen genutzt würden. Das Konzept der integralen Medizin biete sich als Lösung an, als personalisierte Medizin mit hoher Compliance, Reduktion von Symptomen und Leid, verbessertem Coping und Resilienz, Salutogenese sowie erhöhter Lebensqualität. Die Gesundheitsausgaben werden sich durch chronische Erkrankungen, Pandemie, Klima usw. bis 2050 verdoppeln, die traditionelle Finanzierung des Gesundheitssystems gilt als insuffizient und teuer.
Den Impuls für einen gelungenen Freitag gab Frank Wartenberg, IQVIA, mit Visionen zum Nutzen von Maschinellem Lernen zur Vorhersage und frühen Erkennung medizinischer Ereignisse sowie zum Identifizieren nicht diagnostizierter Patient:innen. In den folgenden Parallelworkshops zu den Themen Demenz und Pflege, integrierte Versorgung, onkologische Versorgungsstrukturen und digitale Gesundheitsanwendungen wurden letzte Entwicklungen und Best Practice aus diesen Bereichen geteilt und diskutiert. Aus allen Workshops ergaben sich konkrete Ansätze für ein Follow-up nach dem AHF 2022, etwa eine Modellregion für integrierte Versorgung in der Steiermark, oder auch die Entwicklung eines „Vertrauenssiegels“ für Digitale Gesundheitsanwendungen (DIGA) und sonstige Health Apps.
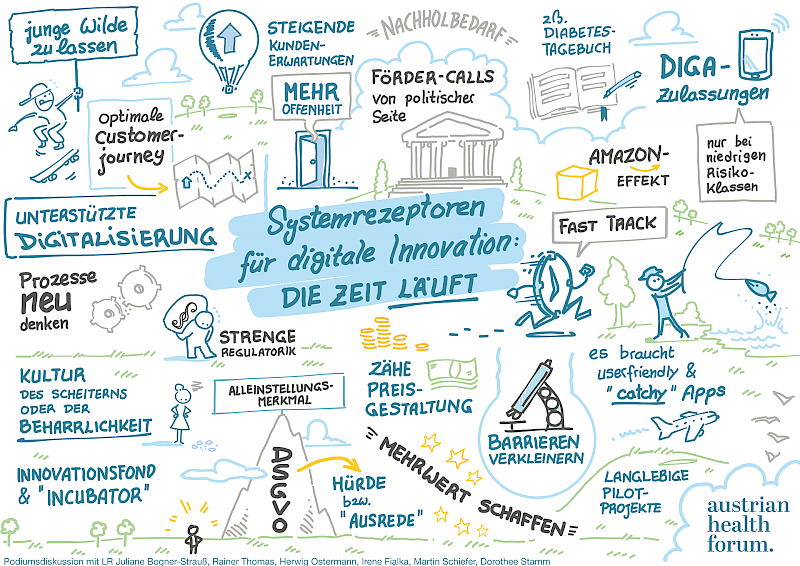
Zahlreiche Knackpunkte und wichtige Schritte zur Förderung der Digitalisierung im Gesundheitswesen konnten durch Juliane Bogner-Strauß, Rainer Thomas, stv. Generaldirektor der ÖGK, Herwig Ostermann, Geschäftsführer der GÖG, Irene Fialka, CEO des INiTS, Rechtsanwalt Martin Schiefer, und Dorothee Stamm, Geschäftsführerin des Medtronic Deutschland GmbH und stv. Vorstandsvorsitzende des BVMED, bei der Podiumsdiskussion „Systemrezeptoren für digitale Innovation: Die Zeit läuft!“ identifiziert werden. Zentrale Themen waren die Einführung eines Digitalisierungsbeirats, regulatorische Innovation zur Konzipierung von digitaler öffentlicher Gesundheit mit einem digitalen ersten Anlaufpunkt für Patient:innen noch vor der ambulanten und stationären Versorgung, eine integrierte digitale Gesundheitsplattform mit der Implementierung internationaler Standards, Innovationsförderungen, eine Abnahmeverpflichtung für erfolgreiche Pilotprojekte sowie intensivierte Einbindung von Patient:innenorganisationen zur Optimierung von Patient:innenpfaden. Einigkeit gab es beim Datenschutz: Regelungen sind kein Hindernis für digitale Innovationen.
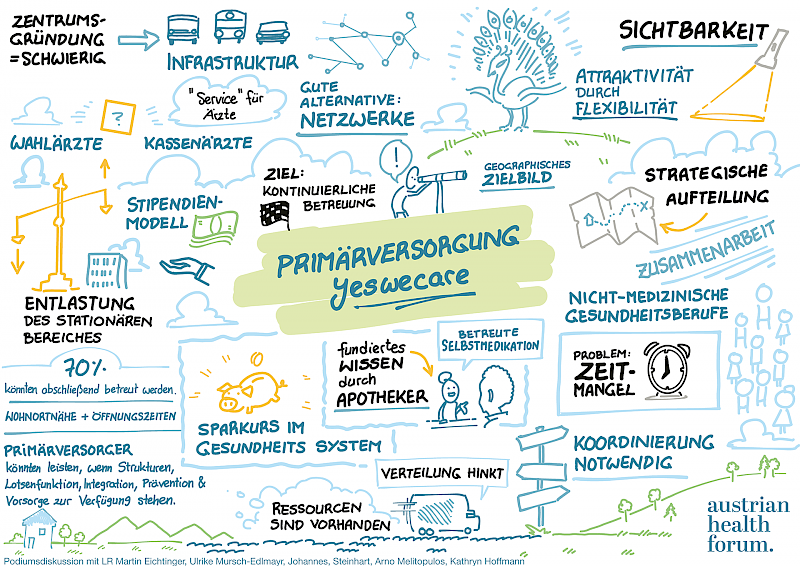
Landesrat Martin Eichtinger (NÖ), Apothekerkammer-Präsidentin Ulrike Mursch-Edlmayr, Ärztekammer-Präsident Johannes Steinhart, Arno Melitopulos, Leiter des Bereichs Gesundheitssystem & Qualität der ÖGK und Kathryn Hoffmann, Leiterin der Unit Versorgungsforschung und Telemedizin in der Primärversorgung an der Meduni Wien, verständigten sich auf ein klares Bekenntnis zur Stärkung der Primärversorgung in Österreich: Yeswecare. Dafür gilt es, die Primärversorgung in all ihren Facetten als Basis des österreichischen Gesundheitssystems zu etablieren, um Patient:innen einen wohnortnahen und niederschwelligen Zugang zum Gesundheitssystem mit kontinuierlichen Betreuungsstrukturen zu bieten. Vorsorge und Prävention stellen hierfür einen integralen Faktor dar. In einem gut funktionierenden Primärversorgungssystem sollten 70% aller Beratungsanlässe abschließend behandelt werden können: dies geht Hand in Hand mit einer Entlastung, aber auch einer notwendigen Reglementierung des stationären Bereichs. Um die Attraktivität sowohl für Leistungserbringer:innen als auch -nutzer:innen zu erhöhen, sollen strukturierte Netzwerke gestaltet und Synergien durch interprofessionelles Arbeiten in der Primärversorgung genutzt werden. Zentral sind verbesserte Ausbildungsangebote für alle Berufe in der Primärversorgung.
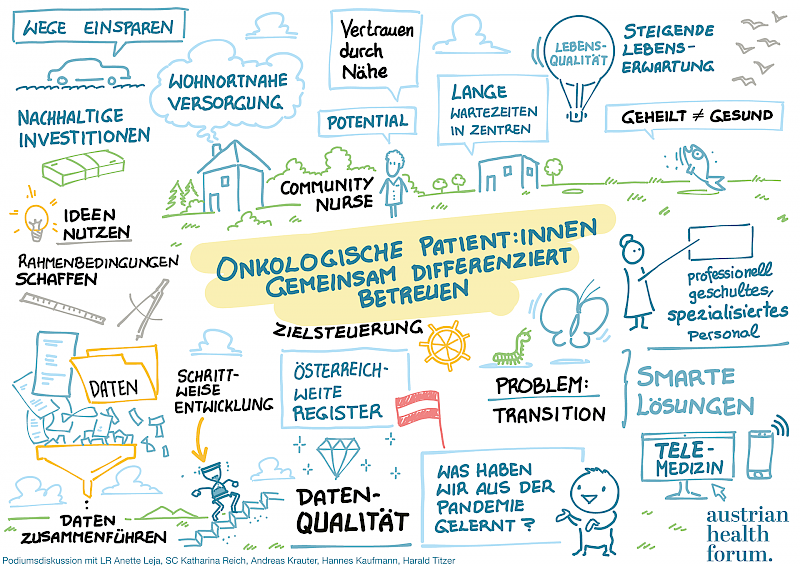
Onkologische Patient:innen gemeinsam differenziert betreuen möchten Landesrätin Annette Leja (Tirol), Katharina Reich, Direktorin für die öffentliche Gesundheit, Andreas Krauter, Leitender Arzt und Fachbereichsleiter des medizinischen Dienstes der ÖGK, Onkologe Hannes Kaufmann, Klinik Favoriten, und AHOP-Präsident Harald Titzer. Krebs entwickelt sich aufgrund des Therapiefortschritts in vielen Fällen zu einer chronischen Erkrankung, was einen steigenden Versorgungsbedarf von immer mehr Patient:innen bedingt. In der Diskussionsrunde herrschte Einigkeit darüber, dass es aufgrund limitierter Ressourcen im stationären Bereich neuer Versorgungsformen für stabile Krankheitsphasen und Nachsorge bedarf, z.B. in Form von Nachsorgezentren, wo Patient:innen nach der Akutphase wohnortnah und interprofessionell in ihr Alltagsleben zurückbegleitet werden. Als Problem für die Erhebung und Bereitstellung qualitativ hochwertiger Krankheits- und Patient:innendaten wurden zersplitterte Systeme innerhalb der einzelnen Bundesländer und Spitalsträger geortet. Es gab ein klares Bekenntnis zur Notwendigkeit einheitlicher Strukturen im ganzen Land, womit ein Initialschritt zur Etablierung eines österreichweiten Krebsregisters getan sein könnte.
Gesundheitsminister Johannes Rauch griff in seiner Keynote das Thema der dreitägigen Konferenz – „Zukunft statt Krise“ – auf. Er präsentierte seine Vorstellung von umfassender Gesundheit als gesamtgesellschaftliche Aufgabe und appellierte an alle Systempartner, aus den „Schützengräben der Finanzierung“ herauszukommen und stattdessen zu fragen „wie kann es gehen?“ „Wenn wir die Probleme nicht in den Griff bekommen, werden uns die Patientinnen und Patienten eines Tages mitteilen, dass sie keine Ärzte mehr finden, die sie behandeln können. Wir müssen in eine Situation kommen, wo bei allen Beteiligten Einigkeit besteht, was die drängenden Probleme sind. Diese Gemeinsamkeiten und eine Bereitschaft zur Veränderung müssen wir finden.“ Die Absicherung aller Bevölkerungsschichten ist für den Bundesminister Zeichen einer demokratiefähigen und -willigen Gesellschaft. Und: „Nach der Pflegereform ist vor der Gesundheitsreform!"
In der folgenden Podiumsdiskussion mit dem Gesundheitsminister attestierten Landesrätin Bogner-Strauß, Gesundheitsstadtrat Peter Hacker, Landesrätin Anette Leja und Sozialversicherungs-Vertreter Peter Lehner der österreichischen Gesundheitspolitik zu wenig Lösungsorientierung. Gleichzeitig fanden Sie sich aber als „Schladminger Runde“ mit dem gemeinsamen Wunsch und Willen, die „innovativen Kräfte“ in der Gesundheitspolitik zu bündeln.
Gesundheitsminister Rauch stellte die zeitnahe Implementierung eines nationalen Impfprogramms in Aussicht. Die Impfraten in Österreich hatten Peter Hacker ebenso wie Peter Lehner zuvor als Schande bezeichnet. Peter Lehner schlug ein zusätzliches Spitzengremium auf politischer Ebene vor, um Linien im Gesundheitssystem vorzugeben und von einer Reparatur- zur Präventionsmedizin kommen. Durch eine Novelle im PVE-Gesetz sollen die Rahmenbedingungen in der Primärversorgung noch flexibler gestaltet werden. Juliane Bogner-Strauß brachte die Finanzierung aus einem Topf als langfristig beste Lösung ein: „Wir nutzen die Daten, die wir haben, nicht ausreichend. Stattdessen diskutieren wir zu häufig über die Finanzierung und tun zu wenig für die Prävention, während die Kosten für das Kurative weiter explodieren. Wir müssen es den Menschen leichter machen, Verantwortung für die eigene Gesundheit zu übernehmen.“ Annette Leja appellierte, die Coronakrise als Chance für eine Neuordnung des Gesundheitssystems zu nutzen. Die Zielsteuerung solle sich auf wenige relevante Themen fokussieren. Ärztliche sowie nichtärztliche Berufe in der Gesundheitsversorgung müssen gestärkt werden. „Es liegt an uns, das System so zu gestalten, dass die Menschen im Gesundheitsbereich arbeiten wollen“, bekräftigte auch Peter Hacker.
Beim „Saturday for Innovation: Mit der ÖGK zu neuen Innovationsmechanismen“ bekamen die Ideen, die an den Vortagen entstanden waren, eine Bühne – und einen Rahmen. In den Keynotes von Volker Amelung, Professor für Internationale Gesundheitssystemforschung an der Medizinischen Hochschule Hannover, und Serial-Entrepreneur Daniel Cronin, ging es um die Frage, wie Ideen in die Umsetzung kommen. Daniel Cronin betonte, dass man sowohl inkrementelle und langfristige, als auch radikale, schnelle Innovation brauche: „Für radikale Innovation muss man verstehen, dass das, was man machen möchte, richtig schwer sein wird. Das heißt aber auch Verantwortung übernehmen für die nächste Generation.“ Volker Amelung, betonte die Bedeutung der Patient:innen: „Die zentrale Frage ist: Wie baue ich ein Gesundheitssystem um die Menschen herum? In Deutschland und Österreich bauen wir die Systeme um die Krankenhäuser herum.“ Er stellte außerdem den deutschen Innovationsfonds vor, ein Mechanismus, der erfolgreichen Projekten im Bereich der integrierten Versorgung und der Versorgungsforschung einen strukturierten Weg in die Regelversorgung bietet.
Die Ideen der beiden Innovationsexperten sowie die „Moonshots“ der AHF-Teilnehmer:innen wurden von Katharina Reich, NÖGUS-Geschäftsführer Florian Pressl, und Arno Melitopulos aufgegriffen. Arno Melitopulos: „Was wir brauchen, um die richtigen guten Ideen rascher umzusetzen ist ein „Innovations-Sixpack“. Das beinhaltet einen Innovationsfonds, aber auch das Definieren gemeinsamer Ziele und ein offenes Mindset, entsprechende Governance und Prozesse, die Einbindung von Innovatoren sowie einen klaren Fokus auf Nutzen und Qualität.“. Auch in dieser Diskussionsrunde wurde wieder angeregt, Finanzierung neu zu denken, um die nötige Neuausrichtung des Gesundheitssystems zu ermöglichen. Katharina Reich forderte dafür von allen Entscheidungsträger:innen den Mut, Dinge zu verändern, und vor allem auch eine klare gemeinsame Zielvorstellung – noch vor den Finanzausgleichsverhandlungen.
Video-Nachbericht
Rund 300 Vordenker:innen aus dem Gesundheitsbereich folgten der Einladung, sich beim dritten Austrian Health Forum in Schladming über „Zukunft statt Krise“ auszutauschen. Die diesjährigen Themenschwerpunkte Demenz und Pflege, Primärversorgung und integrierte Versorgung, onkologische Versorgungsstrukturen, digitale Gesundheitsanwendungen und Systeminnovation wurden im Laufe des Forums in verschiedenen Formaten von den Teilnehmer:innen mit 63 Top-Referent:innen aus allen Bereichen des Gesundheitswesens behandelt. Viele der Kernthemen, Maßnahmen und Ergebnisse, die beim Forum diskutiert und erarbeitet wurden, werden weiterverfolgt und vom AHF über die nächsten Monate begleitet.

YouTube
Wir würden gerne dieses Video von Youtube abspielen und benötigen dafür Ihre Erlaubnis:
https://www.youtube.com/watch?v=DW-fchquoSw
Alle Details finden Sie in unserer Datenschutzerklärung.
Programm 2022
Tag 1
Donnerstag, 12. Mai
-
Ab 11:30 Uhr
Check-in im Congress Schladming
-
13:00-13:30 Uhr
Eröffnung
LR Juliane Bogner-Strauß
Peter Lehner
SC Katharina Reich -
13:30-13:50 Uhr
IMPULSE | Zukunft statt Krise?
Maria Kletecka-Pulker
Paul Unterhuber -
13:50-15:00 Uhr
KEYNOTE und OFFENES PLENUM | Das infizierte Denken
Anders Indset
-
15:00-15:45 Uhr
Pause
-
15:45-16:15 Uhr
FLASHLIGHTS und GROSSGRUPPE | Wo's weh tut & was hilft
Mit Impulsen von:
Hans Aubauer
Elisabeth Dokalik-Jonak
Marie-Therese Hennebach
Harald Willschke
Evelyn Groß
Christian Klein
u.a. -
16:15-17:15 Uhr
KEYNOTE und OFFENES PLENUM | Die Gesundheit der Zukunft – Medizin und Gesundheitsversorgung von morgen
Stefan Brunnhuber
-
17:15-19:00 Uhr
Austausch mit den Keynote Speakern und Impulsgeber:innen beim Wandern
-
19:00-21:30 Uhr
Abendessen in der Hohenhaus Tenne Schladming
-
Ab ca. 21:00 Uhr
KAMINGESPRÄCH | Erfolgsgeschichten & Erfolgsfaktoren
Markus Gugatschka
Katja Haspl
Yvonne Lang
Werner Leodolter
Rainer SchmidradlerModeration: Wolfgang Ebner
Durch den Tag führt Christoph Hörhan
Tag 2
Freitag, 13. Mai
-
09:00 - 09:45 Uhr
GROSSGRUPPE | WARM-UP und AUSRICHTUNG
Mit einem Impuls von Frank Wartenberg
Moderation: Sophia Freynhofer
-
09:45-12:00 Uhr
PARALLELWORKSHOPS
- Onkologische Versorgung nahe am Patienten. Individualisierte Behandlung am Best-Point-of-Care
- Health App auf Rezept? DIGAs in Österreich
- Wie gelingt integrierte Versorgung? Move Styria
- e-Health: Erfolgreich mit Customer Experience (CX) – am Beispiel der SV-Videokonsultationslösung
- Vergiss mein nicht: Demenz geht alle an
Download: Das detaillierte Workshop-Programm als PDF-Datei
-
12:00-13:30 Uhr
Mittagessen und Pause
-
13:30-14:45 Uhr
PODIUMSDISKUSSION und INTERAKTION | Systemrezeptoren für digitale Innovation: Die Zeit läuft
LR Juliane Bogner-Strauß
Rainer Thomas
Herwig Ostermann
Irene Fialka
Martin Schiefer
Dorothee StammModeration: Martina Marx
-
14:45-15:45 Uhr
PODIUMSDISKUSSION und INTERAKTION | Primärversorgung: Yeswecare
LR Martin Eichtinger
Ulrike Mursch-Edlmayr
Johannes Steinhart
Arno Melitopulos
Kathryn HoffmannModeration: Pia Kruckenhauser
-
15:45-16:15 Uhr
Pause
-
16:15-17:30 Uhr
PODIUMSDISKUSSION und INTERAKTION | Onkologische Patient:innen gemeinsam differenziert betreuen
LR Annette Leja
SC Katharina Reich
Andreas Krauter
Hannes Kaufmann
Harald TitzerModeration: Katja Arthofer
-
17:30-19:00 Uhr
KEYNOTE und PODIUMSDISKUSSION | Zukunft statt Krise!
KEYNOTE | Gesundheit, leistbar für alle
BM Johannes RauchPODIUMSDISKUSSION mit:
BM Johannes Rauch
LR Juliane Bogner-Strauß
SR Peter Hacker
LR Annette Leja
Peter LehnerModeration: Christoph Hörhan
-
19:00-21:00 Uhr
Abendessen im Sporthotel Royer
Durch den Tag führt Christoph Hörhan
Tag 3
Samstag, 14. Mai
-
09:00 - 09:45 Uhr
GROSSGRUPPE | WARM-UP und KONZEPTE
Moderation: Sophia Freynhofer
-
09:45-11:45 Uhr
INTERAKTIVER WORKSHOP und DISKUSSION | Saturday for Innovation: Mit der ÖGK zu neuen Innovationsmechanismen
Volker Amelung
Daniel Cronin
SC Katharina Reich
Arno Melitopulos
Florian PresslModeration: Christoph Hörhan
-
11:45-12:15 Uhr
Zusammenfassung, Ausblick und Abschluss
SC Katharina Reich
Christoph Hörhan
Durch den Tag führt Christoph Hörhan
Gemeinsam Visionen umsetzen …
… mit Österreichs wichtigsten Partnern im Gesundheitswesen. Die Sponsoren und Partner des Austrian Health Forum sind mehr als nur Unterstützer. Sie zeigen Engagement und Verantwortung für die Bedürfnisse und Gegebenheiten des Landes, um das österreichische Gesundheitswesen und somit die Gesundheit der Österreicher:innen weiter zu verbessern. Darüber hinaus arbeiten unsere Partner eng mit den Vertretenden aus Politik, Sozialversicherung und Krankenanstalten an den konkreten Anwendungsbeispielen mit, die sich aus den Initiativen des Austrian Health Forum entwickeln. Die Partner des Austrian Health Forum Schladming 2022 sind: